Was Antibiotika mit deinem Darm machen und wie du die Regeneration sinnvoll unterstützt
Antibiotika können wichtig und medizinisch notwendig sein. Sie bekämpfen bakterielle Infektionen zuverlässig, greifen dabei aber nicht nur krankmachende Keime an. Sie können auch die Zusammensetzung des Darmmikrobioms verändern. Viele Menschen bemerken das durch Verdauungsbeschwerden wie Durchfall, Blähungen oder ein empfindlicheres Bauchgefühl während oder nach der Einnahme. Das bedeutet nicht automatisch, dass der Darm dauerhaft geschädigt ist, aber es zeigt, dass sich das Mikrobiom nach einer Antibiotikatherapie zunächst neu sortieren muss.
Wer die Darmflora nach Antibiotika aufbauen möchte, sollte vor allem auf drei Dinge achten: die Antibiotika wie verordnet zu Ende nehmen, den Darm über eine ausgewogene Ernährung unterstützen und Warnzeichen ernst nehmen. Nahrungsergänzungsmittel wie Probiotika können in bestimmten Fällen ergänzend sinnvoll sein, sind aber kein Pflichtprogramm für jede Person. Entscheidend ist ein realistischer Blick: Der Darm braucht meist keine radikale „Sanierung“, sondern gute Rahmenbedingungen für die natürliche Erholung.
Wenn du die Grundlagen zuerst lesen möchtest, findest du im Artikel Darmgesundheit verbessern: Der große Guide für eine gesunde Darmflora den Gesamtüberblick.
Was passiert mit der Darmflora nach Antibiotika?
Das Darmmikrobiom besteht aus vielen verschiedenen Mikroorganismen, die in einem empfindlichen Gleichgewicht zusammenleben. Antibiotika können dieses Gleichgewicht stören, weil sie nicht nur unerwünschte Bakterien treffen, sondern auch nützliche Darmbakterien beeinflussen können. Forschungen des NIDDK beschreiben, dass Veränderungen des Mikrobioms durch Antibiotika sogar messbare Auswirkungen auf Stoffwechselprozesse und die Nährstoffaufnahme haben können.
Wie stark diese Veränderungen ausfallen, ist individuell verschieden. Eine Rolle spielen unter anderem die Art des Antibiotikums, die Dauer der Einnahme, die Ernährung, das Alter und die Ausgangssituation des Darms. Manche Menschen spüren fast nichts, andere reagieren mit Durchfall, Völlegefühl oder Bauchkrämpfen. Der NHS weist darauf hin, dass Durchfall eine bekannte Nebenwirkung von Antibiotika ist und häufig nach Ende der Behandlung wieder abklingt.
Warum Verdauungsbeschwerden nach Antibiotika häufig sind
Wenn sich das bakterielle Gleichgewicht im Darm verändert, kann das die Verdauung vorübergehend beeinflussen. Dadurch kann es zu weicherem Stuhl, Durchfall, mehr Gasbildung oder einer veränderten Verträglichkeit bestimmter Lebensmittel kommen. Solche Beschwerden sind nicht automatisch gefährlich, sollten aber beobachtet werden. Besonders wichtig ist das bei stärkerem oder anhaltendem Durchfall.
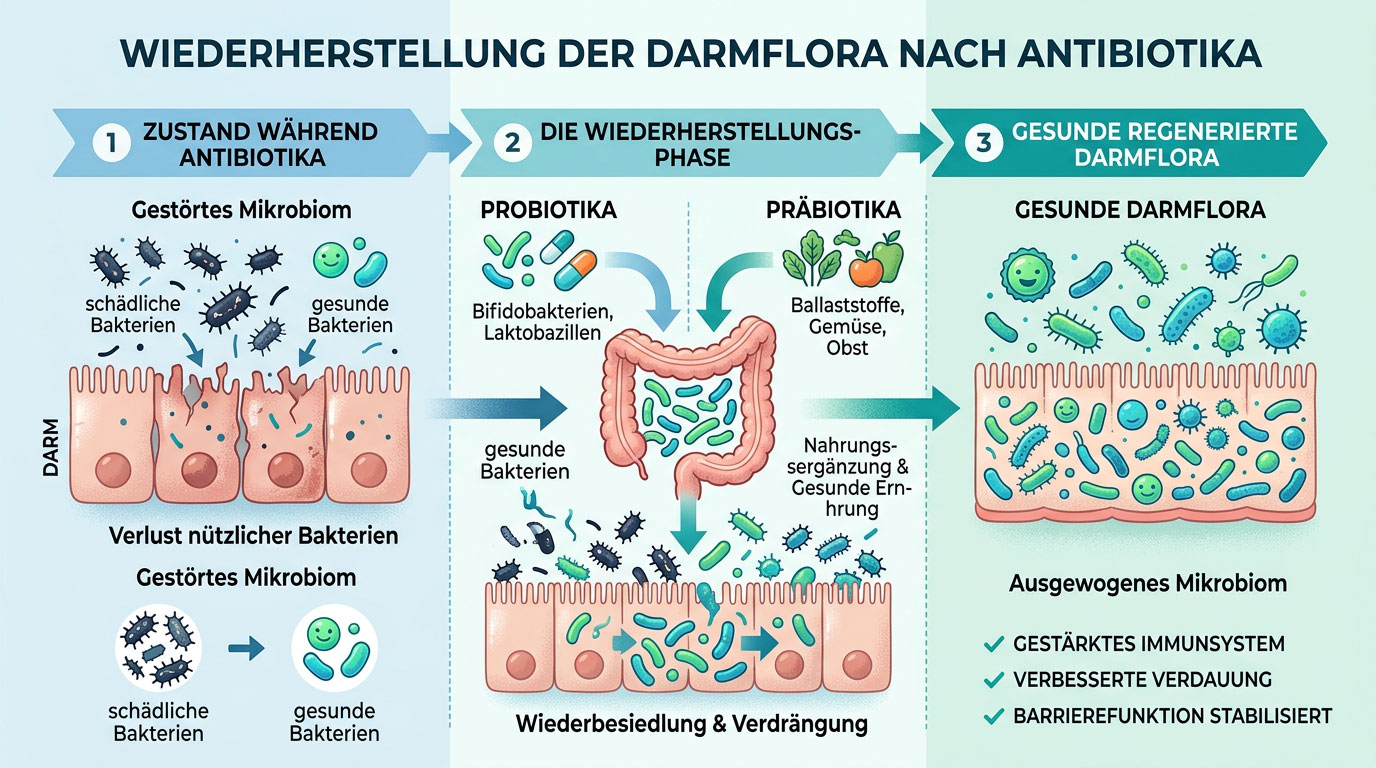
Darmflora nach Antibiotika aufbauen – was wirklich sinnvoll ist
Nach einer Antibiotikatherapie geht es meist nicht darum, den Darm mit möglichst vielen Produkten zu „reparieren“. Sinnvoller ist es, die natürliche Regeneration des Mikrobioms zu unterstützen. Harvard betont, dass eine langfristig pflanzenreiche und ballaststoffbetonte Ernährung eine wichtige Grundlage für ein vielfältiges Mikrobiom ist. Genau hier setzt der Wiederaufbau im Alltag an.
Am wichtigsten sind regelmäßige Mahlzeiten, ausreichend Flüssigkeit und eine Ernährung, die dem Darm gut bekommt. Viele Menschen profitieren von einer vorübergehend eher einfachen, gut verträglichen Kost und davon, ballaststoffreiche Lebensmittel schrittweise einzubauen oder wieder zu steigern. Das ist oft alltagstauglicher als einseitige Kuren oder teure Spezialprodukte.
Ballaststoffe als Basis für die Regeneration
Ballaststoffe sind für die Darmgesundheit besonders wichtig, weil sie Darmbakterien als Nahrung dienen können. Präbiotisch wirksame Bestandteile aus Gemüse, Hülsenfrüchten, Vollkornprodukten, Nüssen, Samen, Zwiebeln oder Lauch können helfen, nützliche Bakterien im Darm zu unterstützen. Nach Antibiotika ist es jedoch oft sinnvoll, nicht abrupt sehr große Mengen zu essen, sondern die Zufuhr langsam zu steigern, damit der Darm Zeit hat, sich anzupassen.
Mehr dazu findest du auch im Beitrag Ballaststoffe für den Darm.
Fermentierte Lebensmittel gezielt einsetzen
Fermentierte Lebensmittel wie Naturjoghurt mit lebenden Kulturen, Kefir, Sauerkraut, Kimchi oder Miso können eine sinnvolle Ergänzung sein. Harvard weist allerdings darauf hin, dass nicht jedes fermentierte Lebensmittel automatisch als Probiotikum gilt. Ob und wie stark ein Produkt wirkt, hängt unter anderem davon ab, ob tatsächlich lebende Mikroorganismen in relevanter Menge enthalten sind.
Für den Alltag heißt das: Fermentierte Lebensmittel können Teil einer darmfreundlichen Ernährung sein, sie ersetzen aber keine insgesamt ausgewogene Kost. Wenn du das Thema vertiefen willst, passt dazu der Artikel Fermentierte Lebensmittel.
Helfen Probiotika nach Antibiotika wirklich?
Probiotika sind lebende Mikroorganismen, die gesundheitliche Vorteile haben können, wenn sie in ausreichender Menge aufgenommen werden. Das NCCIH und das NIH Office of Dietary Supplements betonen aber, dass Probiotika nicht pauschal bewertet werden sollten. Wirkung und Nutzen hängen von der jeweiligen Kombination aus Stamm, Dosierung, Produkt und Anwendungsgebiet ab. Ergebnisse eines Produkts lassen sich nicht einfach auf alle anderen Präparate übertragen.
Für antibiotikaassoziierten Durchfall gibt es Hinweise, dass einige Probiotika hilfreich sein können. Gleichzeitig ist die Studienlage nicht in allen Gruppen gleich überzeugend, und nicht für jede Person ist ein klarer Nutzen belegt. Das NCCIH beschreibt etwa, dass Probiotika bei antibiotikaassoziiertem Durchfall hilfreich sein können, die Evidenz aber je nach Alter, Präparat und Studiendesign unterschiedlich ausfällt.
Wann Probiotika eher ergänzend als zwingend sind
Wer nach Antibiotika keine stärkeren Beschwerden hat, kann sich oft zunächst auf Ernährung, Flüssigkeit und Erholung konzentrieren. Probiotika sind dann eher eine optionale Ergänzung als eine Pflicht. Bei wiederkehrenden Beschwerden oder wenn gezielt ein Präparat eingesetzt werden soll, ist es sinnvoll, auf nachvollziehbare Angaben zu Stamm und Dosierung zu achten und im Zweifel ärztlich oder pharmazeutisch nachzufragen.
Wer bei Probiotika vorsichtig sein sollte
Nicht für jede Person sind Probiotika automatisch unproblematisch. Das NCCIH weist darauf hin, dass bei schwer kranken Menschen oder Personen mit geschwächtem Immunsystem das Risiko von Komplikationen höher sein kann. In solchen Fällen sollte die Einnahme nicht eigenständig erfolgen, sondern medizinisch abgestimmt werden.
Mehr zum Unterschied zwischen Bakterienkulturen und „Bakterienfutter“ findest du im Artikel Probiotika und Präbiotika.
Welche Lebensmittel nach Antibiotika oft gut geeignet sind
Nach einer Antibiotikatherapie vertragen viele Menschen zunächst einfache, wenig belastende Mahlzeiten gut. Dazu können Haferflocken, Reis, Kartoffeln, Bananen, gekochtes Gemüse, Naturjoghurt oder mild fermentierte Produkte gehören. Später lässt sich die Auswahl wieder erweitern. Entscheidend ist, dass die Ernährung vielfältig wird und verschiedene pflanzliche Lebensmittel einbindet, weil das dem Mikrobiom langfristig eher hilft als monotone Ernährungspläne.
Besonders sinnvoll ist meist eine Kombination aus gut verträglichen Grundnahrungsmitteln und langsam mehr Ballaststoffen. Wer sofort große Mengen Rohkost, Hülsenfrüchte oder stark gewürzte Speisen isst, kann Beschwerden vorübergehend verstärken. Daher ist weniger Aktionismus und mehr schrittweiser Aufbau oft die bessere Strategie.
Einen praktischen Überblick dazu findest du auch in Darmflora aufbauen: Die besten Lebensmittel.
Was du während und nach Antibiotika besser vermeiden solltest
Wichtig ist vor allem, das Antibiotikum nicht eigenmächtig abzusetzen oder zu verkürzen. Wenn es verordnet wurde, sollte es so eingenommen werden, wie ärztlich empfohlen. Gleichzeitig lohnt es sich, den Darm nicht zusätzlich unnötig zu belasten. Sehr schwere, fettige oder stark verarbeitete Mahlzeiten können in einer empfindlichen Phase unangenehmer sein, auch wenn sie nicht grundsätzlich verboten sind. Das ist eher eine Frage der individuellen Verträglichkeit.
Außerdem ist es keine gute Idee, bei anhaltendem oder schwerem Durchfall einfach nur auf Hausmittel zu setzen. Die CDC weist darauf hin, dass Durchfall während oder nach Antibiotika zwar häufig vorkommt, in manchen Fällen aber mit C. difficile zusammenhängen kann. Dann ist eine medizinische Abklärung wichtig.
Warnzeichen: Wann du nach Antibiotika ärztlichen Rat einholen solltest
Nicht jede Veränderung der Verdauung ist harmlos. Der NHS und die CDC nennen klare Warnzeichen, bei denen du medizinischen Rat einholen solltest: wenn du während oder kurz nach Antibiotika starken oder anhaltenden Durchfall hast, wenn Blut oder Schleim im Stuhl auftritt, wenn starke Bauchschmerzen oder Fieber hinzukommen oder wenn die Beschwerden nicht wieder besser werden. Gerade schwere Durchfälle nach Antibiotika sollten nicht auf die leichte Schulter genommen werden.
Das ist wichtig, weil nur ein kleiner Teil antibiotikaassoziierter Durchfälle zwar tatsächlich auf C. difficile zurückgeht, diese Infektion aber ernst sein kann. Die CDC betont ausdrücklich, bei schwerem Durchfall nach Antibiotika nicht zu lange zu warten.
Fazit: Darmflora nach Antibiotika mit Ruhe, Ernährung und Augenmaß unterstützen
Wer die Darmflora nach Antibiotika aufbauen möchte, braucht meist keine extreme Kur, sondern eine gute Basis. Dazu gehören eine ausgewogene, ballaststoffreiche Ernährung, ausreichend Flüssigkeit, ein schrittweiser Kostaufbau und ein wacher Blick auf Warnzeichen. Fermentierte Lebensmittel und Probiotika können ergänzend sinnvoll sein, sind aber kein Ersatz für eine insgesamt darmfreundliche Lebensweise.
Für deinen Gesamtüberblick lies auch den Artikel Darmgesundheit verbessern: Der große Guide für eine gesunde Darmflora.
Häufige Fragen zu Darmflora nach Antibiotika
Wie lange braucht die Darmflora, um sich nach Antibiotika zu erholen?
Das lässt sich nicht pauschal sagen. Wie schnell sich das Mikrobiom erholt, hängt unter anderem vom Antibiotikum, der Dauer der Einnahme, der Ernährung und individuellen Faktoren ab. Veränderungen können vorübergehend sein, aber die Regeneration verläuft bei jedem Menschen etwas anders.
Sollte man nach Antibiotika sofort Probiotika nehmen?
Nicht zwingend. Probiotika können bei manchen Menschen und in bestimmten Situationen hilfreich sein, vor allem im Zusammenhang mit antibiotikaassoziiertem Durchfall. Sie sind aber kein Muss für alle. Wichtig sind eher die passende Auswahl und ein realistischer Blick auf die Evidenz.
Was sollte man nach Antibiotika essen?
Oft gut geeignet sind zunächst gut verträgliche, eher einfache Lebensmittel. Danach ist eine vielfältige, ballaststoffreiche und pflanzenbetonte Ernährung sinnvoll, um das Mikrobiom zu unterstützen.
Sind fermentierte Lebensmittel nach Antibiotika sinnvoll?
Sie können sinnvoll sein, wenn sie gut vertragen werden. Allerdings ist nicht jedes fermentierte Lebensmittel automatisch probiotisch. Sie sollten eher als Teil einer insgesamt darmfreundlichen Ernährung gesehen werden.
Wann ist Durchfall nach Antibiotika gefährlich?
Ärztlicher Rat ist wichtig, wenn der Durchfall schwer ist, länger anhält, Blut oder Schleim im Stuhl vorkommt oder starke Bauchschmerzen und Fieber hinzukommen. Das kann auf ernstere Ursachen wie eine C.-difficile-Infektion hinweisen.
Kann man die Darmflora nach Antibiotika mit Präbiotika unterstützen?
Ja, präbiotische Ballaststoffe aus pflanzlichen Lebensmitteln können nützliche Darmbakterien unterstützen. Gerade nach Antibiotika ist es aber oft sinnvoll, die Menge langsam zu steigern, damit der Darm nicht zusätzlich gereizt wird.
Wissenschaftliche Quellen
- NCCIH (NIH): Probiotics: Usefulness and Safety
- NCCIH (NIH): 5 Things To Know About Probiotics
- NIH Office of Dietary Supplements: Probiotics – Health Professional Fact Sheet
- NIH Office of Dietary Supplements: Probiotics – Consumer Fact Sheet
- Harvard T.H. Chan School of Public Health: Probiotics for Gut Health
- Harvard T.H. Chan School of Public Health: The Microbiome
- Harvard T.H. Chan School of Public Health: Yogurt
- NIDDK: Studies show role of human gut microbiome in nutrient absorption after diet and antibiotic changes
- NHS: Antibiotics – Side effects
- NHS: Clostridioides difficile (C. diff) infection
- CDC: About C. diff
- CDC: Side Effects of Antibiotics
Redaktioneller Hinweis:
Dieser Beitrag wurde redaktionell auf Basis öffentlich zugänglicher Informationen des National Center for Complementary and Integrative Health (NCCIH, NIH), des NIH Office of Dietary Supplements (ODS), der Harvard T.H. Chan School of Public Health, des National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), der CDC sowie des NHS erstellt. Er dient der allgemeinen Information und ersetzt keine ärztliche Diagnose oder Behandlung. Bei anhaltenden Beschwerden, starkem oder wiederkehrendem Durchfall, Blut im Stuhl, Fieber, starken Bauchschmerzen, ungeklärtem Gewichtsverlust oder anderen Warnzeichen sollte medizinischer Rat eingeholt werden.
Artikel zuletzt aktualisiert am: 03. April 2026







